Межпозвонковые грыжи и боли в спине
Часто между понятиями межпозвонковая грыжа и боль в спине ставят знак равенства. Но так ли это? Давайте разберемся.
Для начала вспомним как устроен межпозвонковый диск и что такое грыжа и протрузия.
Из названия понятно, что межпозвонковый диск — это способ соединения между собой позвонков. Диски обеспечивают устойчивость позвоночника к вертикальным нагрузкам, амортизируют сотрясения при движениях, обеспечивают гибкость позвоночника. Высота диска зависит от отдела позвоночника, в котором он находится и от состояния позвоночника (с возрастом, например, высота диска может уменьшаться), в поясничном отделе (самая большая высота именно там) высота может достигать 11 мм.
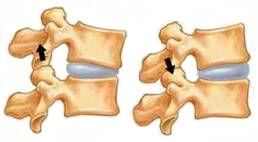
Межпозвонковый диск состоит из гелеобразного центра — пульпозное ядро и коллагеновых волокон, которые его окружают — фиброзное кольцо. Сами диски буквально врастают в позвонки, также они зафиксированы связками , поэтому «вылететь» они не могут.
До 18-25 лет в межпозвонковых дисках есть собственные сосуды, которые питают их, однако потом они склерозируются (склеиваются), и диск питается за счет окружающих его тканей. Поэтому так важно, чтобы позвоночник двигался.
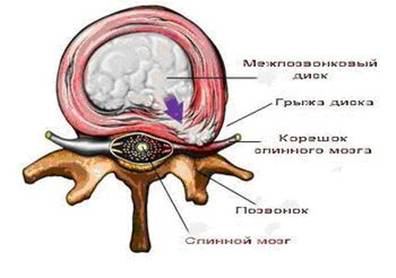
При наличие сопутствующих факторов (травма, неадекватный двигательный режим — как его избыточность, так и недостаточность, лишний вес, недостаток белка и другие факторы) целостность внешнего слоя межпозвонкового диска — фиброзного кольца может нарушаться, тогда центр - пульпозное ядро заполняет образовавшееся пространство, вытекает за пределы тела позвонка и застывает. Такое выбухание диска называется грыжей. Если разрыва фиброзного кольца не произошло, то такое состояние называется протрузией.
Часто такие ситуации происходят при поднятии тяжести, однако скорее всего такая ситуация — это всего лишь «последняя капля», и структура позвоночника уже была изношена.
Для начала вспомним как устроен межпозвонковый диск и что такое грыжа и протрузия.
Из названия понятно, что межпозвонковый диск — это способ соединения между собой позвонков. Диски обеспечивают устойчивость позвоночника к вертикальным нагрузкам, амортизируют сотрясения при движениях, обеспечивают гибкость позвоночника. Высота диска зависит от отдела позвоночника, в котором он находится и от состояния позвоночника (с возрастом, например, высота диска может уменьшаться), в поясничном отделе (самая большая высота именно там) высота может достигать 11 мм.

Межпозвонковый диск состоит из гелеобразного центра — пульпозное ядро и коллагеновых волокон, которые его окружают — фиброзное кольцо. Сами диски буквально врастают в позвонки, также они зафиксированы связками , поэтому «вылететь» они не могут.
До 18-25 лет в межпозвонковых дисках есть собственные сосуды, которые питают их, однако потом они склерозируются (склеиваются), и диск питается за счет окружающих его тканей. Поэтому так важно, чтобы позвоночник двигался.
При наличие сопутствующих факторов (травма, неадекватный двигательный режим — как его избыточность, так и недостаточность, лишний вес, недостаток белка и другие факторы) целостность внешнего слоя межпозвонкового диска — фиброзного кольца может нарушаться, тогда центр - пульпозное ядро заполняет образовавшееся пространство, вытекает за пределы тела позвонка и застывает. Такое выбухание диска называется грыжей. Если разрыва фиброзного кольца не произошло, то такое состояние называется протрузией.
Часто такие ситуации происходят при поднятии тяжести, однако скорее всего такая ситуация — это всего лишь «последняя капля», и структура позвоночника уже была изношена.
Грыжа (или протрузия) могут приводить к изменению костной, суставной и связочной структуры позвоночника. Такой процесс называется дегенеративно-дистрофическим заболеванием позвоночника (ДДЗП), ранее применялся термин «остеохондроз». Распространенность такого заболевания очень велика - по статистике 60-80% населения индустриально развитых стран встречались с такой проблемой. Однако, даже учитывая такой высокий процент заболевания, прежде чем работать с болью в спине нужно уточнить диагноз.
Хочется отдельно выделить, что диагностикой заболевания должен заниматься врач. Причин болей в спине может быть очень много, начиная от мышечного спазма, заканчивая серьезными аутоимунными заболеваниями. Как правило, опорно-двигательный аппарат отзывчив на физические упражнения, однако разный диагноз подразумевает разную работу на коврике.
Так что же вызывает боль при ДДЗП?
Факторов может быть несколько:

Хочется отдельно выделить, что диагностикой заболевания должен заниматься врач. Причин болей в спине может быть очень много, начиная от мышечного спазма, заканчивая серьезными аутоимунными заболеваниями. Как правило, опорно-двигательный аппарат отзывчив на физические упражнения, однако разный диагноз подразумевает разную работу на коврике.
Так что же вызывает боль при ДДЗП?
Факторов может быть несколько:
- Локальное воздействие непосредственно на рецептор (рецептор — структура, которая воспринимает внешние сигналы и превращает их в нервный импульс). Воздействие может осуществляться как самой грыжей, так и, например, остеофитом - костным разрастанием по краям тела позвонка
- Механическое сдавливание спинномозгового нерва — корешковый синдром. Например, если грыжа в поясничном отделе сдавливает нерв, то возникает боль по ходу седалищного нерва
- Дегенеративный процесс в межпозвонковых фасеточных суставах — спондилоартроз. За счет снижения высоты межпозвонкового диска увеличивается давление на отростков позвоночника друг на друга, изнашиваются хрящевые поверхности позвонков и происходит перерастяжение суставной сумки
- Мышечный спазм, то есть мышечный спазм, который происходит при любой травме для стабилизации того участка тела, где произошла травма.

Корректная практика йоги может предупредить появление боли в спине, связанной с диагнозом ДДЗП: работая в скрутках, боковых наклонах, скругляя спину и выполняя разгибание позвоночника, то есть выполняя движение во всех трех плоскостях, мы улучшаем кровообращение в мышцах, окружающих позвоночник, соответственно улучшаем питание межпозвонковых дисков, укрепляем мышцы кора, выравниваем мышечный тонус, то есть учим работать те мышцы, которые не работали, и разгружаем те мышцы, которые были до этого перегружены.
Однако если боль уже есть, то практика должна быть выстроена с учетом имеющихся ограничений: работа должна проходить в безболевом режиме, с ограничением движений с осевой нагрузкой и предельных гибкостных поз. Начинать практику стоит, когда острая фаза уже останется позади, как правило это занимает от 2 до 6 недель.
Идеальный вариант — индивидуальная работа с йогатерапевтом, но если по каким-то причинам такой вариант недоступен, то для занятий следует выбрать группу с названием «Йогатерапия позвоночника» или «Здоровая спина».
Или начать заниматься по моему курсу на нашем сайте
Обязательно предупредите преподавателя о имеющейся проблеме, и в течение практики будьте внимательны и аккуратны: начинайте делать любые движения с минимальной амплитудой, проверяя комфортны ли они, и уже затем, если нет боли можно увеличивать амплитуду и количество повторений.
Если же вы уже столкнулись с болью в спине, то практики нужно исключить: глубокие наклоны к прямым ногам, глубокие скрутки, боковые наклоны и скрутки с осевой нагрузкой, явную осевую нагрузку (например, Саламба Ширшасана, то есть стойка на голове), резкие движения (например, прыжки и пробросы). При наличии грыжи в шее необходимо исключать джаланхара бандху (горловой замок) и соответственно позы в которых она выполняется.
Занимаясь регулярно можно добиться устойчивого эффекта и постепенно расширять возможности практики.
Однако если боль уже есть, то практика должна быть выстроена с учетом имеющихся ограничений: работа должна проходить в безболевом режиме, с ограничением движений с осевой нагрузкой и предельных гибкостных поз. Начинать практику стоит, когда острая фаза уже останется позади, как правило это занимает от 2 до 6 недель.
Идеальный вариант — индивидуальная работа с йогатерапевтом, но если по каким-то причинам такой вариант недоступен, то для занятий следует выбрать группу с названием «Йогатерапия позвоночника» или «Здоровая спина».
Или начать заниматься по моему курсу на нашем сайте
Обязательно предупредите преподавателя о имеющейся проблеме, и в течение практики будьте внимательны и аккуратны: начинайте делать любые движения с минимальной амплитудой, проверяя комфортны ли они, и уже затем, если нет боли можно увеличивать амплитуду и количество повторений.
Если же вы уже столкнулись с болью в спине, то практики нужно исключить: глубокие наклоны к прямым ногам, глубокие скрутки, боковые наклоны и скрутки с осевой нагрузкой, явную осевую нагрузку (например, Саламба Ширшасана, то есть стойка на голове), резкие движения (например, прыжки и пробросы). При наличии грыжи в шее необходимо исключать джаланхара бандху (горловой замок) и соответственно позы в которых она выполняется.
Занимаясь регулярно можно добиться устойчивого эффекта и постепенно расширять возможности практики.
Категории:
Поделиться статьёй:








